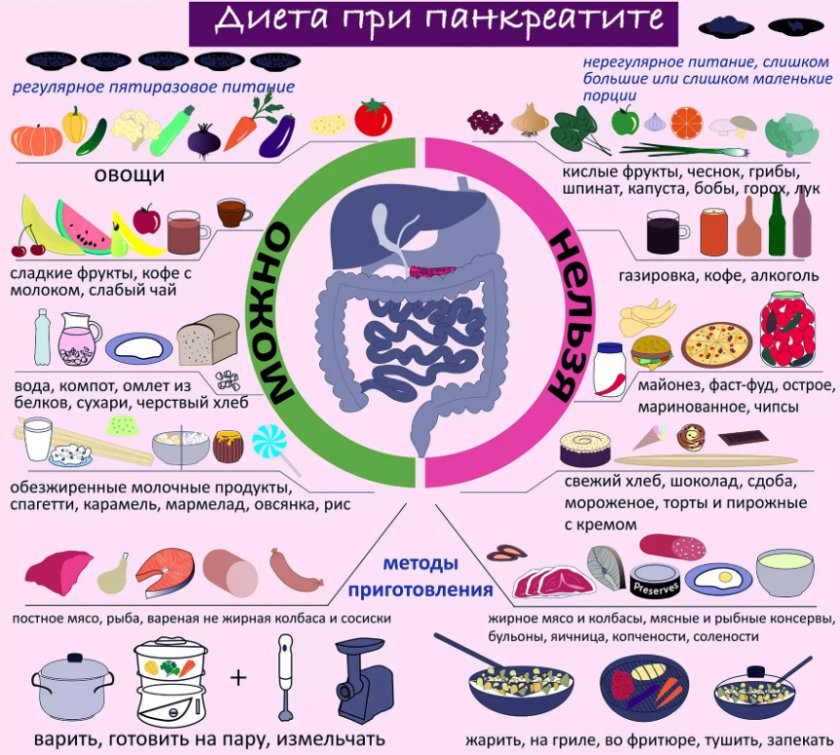
Запрещенные и разрешенные продукты при панкреатите – как сформировать меню?
Диетическому питанию гастроэнтерологи отводят значимое место в лечении панкреатита. Поджелудочная железа нуждается в «перезапуске», и сделать это можно только максимально щадя органы ЖКТ.
Потому очень важно знать нюансы правильной организации рациона и не употреблять запрещенные продукты при панкреатите.
Общие принципы диеты при панкреатите
Организация правильного питания при проблемной поджелудочной железе состоит из простых правил:
- Пища подвергается механической обработке. Все твердые продукты хорошо провариваются, измельчаются, протираются.
- Еда готовится только методом варения, парения или в мультиварке. Недопустимо что-то жарить, коптить, вялить, засаливать, консервировать.
- Запрещается переедание. Желудок нагружают малыми порциями, но регулярно. Идеальная схема питания – кушать через каждые 3–4 часа, а за 2 часа до сна – позволять себе только стакан воды или травяного настоя.

- Все продукты должны быть свежими. Овощи и фрукты – спелыми. Мясо – не размороженным. Молочка – не последнего дня в указанном сроке изготовления.
- Пища принимается оптимальной температуры – не более 50°C, но не менее 20°C. Нельзя кушать прямо «с пылу с жару» или остывшую еду.
От вредных привычек придется решительно отказаться. Речь не только о никотине или алкогольных напитках (о них и речи не может быть при заболеваниях поджелудочной). Нужно пересмотреть свои склонности к хаотичным перекусам – на бегу, всухомятку или на ночь глядя.
Что нельзя есть при панкреатите: запрещенные продукты
Некоторые продукты могут иметь двойную «репутацию». Например, обезжиренный творог или 1% кефир – идеальная, казалось бы, диетическая еда. Но при гастрите с повышено кислотностью молочка способна навредить. Можно или нельзя тот или иной продукт, зачастую зависит от периода заболевания (ремиссии, приступа, хронического течения) или сопутствующих болезней.
Однако существует список продуктов и блюд, которые категорически нельзя есть при любой форме панкреатита:
- Вся свежая сдобная выпечка, все виды пирожков, пирожных, булочек.
- Шоколадные и
Можно ли есть мед при панкреатите поджелудочной железы: показания и противопоказания
О полезных свойствах меда народная медицина знает давно и активно его применяет. Древние египтяне и греки верили в целебные свойства меда, последние использовали его для продления молодости, а также лечили болезни желудка и горячку. Несмотря на всевозможные полезные свойства, мед при панкреатите нельзя есть постоянно – имеются ограничения.
Можно ли мед при панкреатите поджелудочной
Многие из курса школьной биологии помнят, что поджелудочная – важный орган, участвующий в процессе расщепления питательных для организма веществ, а также является поставщиком инсулина (белкового гормона, являющегося регулятором расщепления сахаров и усвоения полученных моносахаридов).
Панкреатит – заболевание, вызываемое Helicobacter pylori (Хеликобактер пилори). Данная бактерия поражает различные области кишечника и желудка, приводя к развитию гастритов и язв. Вызываемый ею сбой работы характеризуется тем, что ферменты, выработанные поджелудочной, по сути, начинают работать не в кишечнике, а в самой поджелудочной, вызывая «самопереваривание». Чтобы не усиливать выработку ферментов и не усугублять ситуацию, при панкреатите лечение поджелудочной железы включает в себя и соблюдение диеты.
Можно ли есть мед при панкреатите поджелудочной железы: показания и противопоказания
Мед при панкреатите и холецистите употреблять можно и нужно, и не для того, чтобы разбавить себе строгость диеты. Этот продукт имеет много плюсов при этом заболевании, и способе не только скрасить больному пресную еду, но и помочь.
Вот только некоторые очевидные плюсы применения меда:
1. По составу он удобен для переработки поджелудочной, поскольку состоит из простых сахаров, а значит, не вызывает активации выработки ферментов для их расщепления.
2. Сладость пчелиного продукта гораздо выше, чем обычного сахара, поэтому его можно съесть гораздо меньше – это помогает не переедать.
3. В его составе присутствуют органические вещества, обладающие антисептическими свойствами, и не дающие клеткам поджелудочной менять свою «стезю».
4. Витамины и антисептические вещества помогают улучшить состояние всего желудочно-кишечного тракта.
5. Способствует выводу из организма загрязняющих его веществ, природный антиоксидант.
7. При панкреатите оказывает слабительный эффект, которым обладает мед, очень полезен.
8. В1, В6 и В12, а также йод, содержащиеся в этом замечательном продукте, помогают восстановить питание уже поврежденных участков поджелудочной, влияя на кровоснабжение.
Какой вред может принести мед
Любой продукт имеет свои ограничения, и мед не исключение. Уповая на целебную силу медовых добавок, стоит помнить, что при применении стоит все-таки посоветоваться с врачом.
Специфика меда в его сладости – его нельзя съесть много, но если все-таки каким-то образом его удалось съесть много, то это обеспечит вам тошноту, рвоту, даже болям в области эпигастрия.
Читайте также: Возможно ли лечение пяточной шпоры прополисом и подмором
Как употреблять мед при заболевании
Все зависит от вида панкреатита. При остром и обострении хронического панкреатита лечение характеризуется диетой, исключающей все продукты, которые, так или иначе, приводят к выработке расщепляющих веществ, а значит, мед употреблять на этой стадии панкреатита нельзя ни в коем случае – сладкое активизирует выработку инсулина, а значит, приведет к негативным для поджелудочной последствиям.
При хроническом течении заболевания мед можно вводить в рацион постепенно, начиная с одной чайной ложечки в день. Несмотря на огромное количество положительных моментов, мед не лечит поджелудочную – это не лекарство, а способ скрасить диету полезным продуктом. Дозу меда рекомендует повышать до одной-двух столовых ложек в день – более не требуется, к тому же вредно для организма.
Если вы употребляете мед рассасыванием, не добавляя в чай или кашу, прополоскайте рот – это снизит нагрузку на зубную эмаль.
Употребляя этот продукт, помните, что он довольно высококалориен, а значит, при соблюдении диеты и уменьшении нагрузки на ЖКТ лучше не злоупотреблять. Если течение болезни сопровождается повышением кислотности желудка, то мед противопоказан – он усугубляет кислотность.

Применение меда в народной медицине при лечении панкреатита
Важно! Обязательно уведомите своего врача о том, что хотите применять эти рецепты, и не занимайтесь самолечением!
Употребление меда с соком алоэ
Кто не знает об этом волшебном сочетании – мед с алоэ используется и в качестве маски, и в виде лекарственного средства при простуде. Рецепт прост: срежьте листья алоэ и оставьте их в холодильнике в покое на несколько дней. По прошествии времени выдавите сок и смешайте с медом, и оставьте настаиваться в холодильнике примерно на неделю. Принимать следует не более чайной ложки натощак перед едой, за тридцать минут до нее, курс – месяц.
Мед и молоко: самый популярный рецепт
Утром, до приема другой пищи, необходимо выпивать стакан молока с чайной ложечкой меда. Можно размешать в молоке, но для удобства проще рассасывать прямо на ложечке.
Важно! Молоко должно быть обезжиренным и теплым, а после приема этого лекарства четыре часа запрещается есть. Принимать в течение месяца.
Принимать в течение месяца.
На грушевой воде
Если дома есть сушеные груши, то можно попробовать следующий рецепт: пару груш заливаете горячей водой и оставляете настаиваться на ночь. Утром, так же как с молоком, пьют, растворяя ложку меда (чайную). Применяется перед едой за тридцать минут.
Мед при панкреатите какой можно
При заболеваниях пищеварительного тракта назначается диета, ориентированная на снижение симптоматики. В этот период запрещается ряд продуктов, в особенности углеводы. Запрещен или разрешен, мед при панкреатите, зависит от тяжести и стадии заболевания.
Мед при панкреатите
Можно ли мед при панкреатите
Поджелудочная железа вырабатывает ферменты, и гормоны для переваривания пищи. Наиболее важно высвобождение инсулина, который помогает перерабатывать углеводы. Регуляция этого гормона отвечает за баланс сахара в крови.
Регуляция этого гормона отвечает за баланс сахара в крови.
В здоровом состоянии железе трудно справляться с переработкой сложных углеводов, в том числе сахаров. Если у человека наблюдается её воспаление, то этот процесс становится ещё более сложным. Поэтому врачи вводят ограничения в рацион пациента – исключают сладости, кондитерские изделия, шоколад.
Сразу появляется возражение: но мед же тоже относится к сахаристым продуктам! Да, это так, но в основном он состоит из фруктозы, а не из сахара. Она не вызывает затруднений в переваривании, поэтому поджелудочная железа не напрягается.
Описанное свойство пчелиного нектара подразумевает разрешение на его использование при панкреатите и холецистите. Некоторые врачи рекомендуют продукт пчеловодства как вспомогательный метод терапии.
Лечебные свойства и влияние меда при панкреатите
Мед проявляет ряд полезных качеств, издавна использующихся в лечебных целях. При заболеваниях поджелудочной железы наиболее важны следующие свойства:
При заболеваниях поджелудочной железы наиболее важны следующие свойства:
- Антисептическое – торможение размножения или уничтожение патогенных бактерий на слизистых оболочках.
- Иммуностимулирующее – укрепление защитных сил организма.
- Противовоспалительное – снижение восприимчивости к развитию воспалительных процессов.
- Восстанавливающее – активная регенерация соединительнотканных клеток.
- Антимикробное, противогрибковое – повышение устойчивости к перерождению тканей.
- Улучшающие обмен жиров, что снижает нагрузку на систему пищеварения.
Полезные свойства медового продукта определяет состав, в который входят различные витамины, минералы, кислоты, ферменты. Они крайне необходимы пациенту с воспалением поджелудочной железы.
Для повышения эффекта от употребления пчелиного нектара назначается диета с преобладанием белковых продуктов. При этом происходит снижение углеводов в рационе. Пищу лучше принимать в измельчённом виде, что облегчит процессы переработки.
Как использовать мед при панкреатите
Включение меда в питание или ограничение его применение происходит только после консультации у гастроэнтеролога. В основном рекомендации по приёму следующие:
- благоприятное время для употребления сладкого продукта – утро, когда желудок ещё пустой;
- средняя порция – одна столовая ложка;
- лекарства, назначенные врачом, принимаются спустя 40 минут после употребления меда.
При соблюдении этих правил в стадии ремиссии не возникает побочных эффектов, осложнений. При хроническом течении и обострении рекомендации отличаются.
При хронической форме панкреатита
Мед разрешается при хроническом панкреатите. Введение его в рацион происходит постепенно. Первые приёмы составляют 1 маленькую ложку, затем количество повышается. Максимальная граница – 2 столовые ложки в день.
Распространённые способы применения – добавление к чаю (не в горячую воду) или растворение продукта во рту. Эффективнее будет употребление меда с другими полезными для пищеварения продуктами: настой ромашки, лимонный сок, мята, овсяные отвар.
Мед с чаем
Мед полезен, но при хронических патологиях поджелудочной железы сохраняется ограничение по потреблению углеводистой пищи. Большие количества пчелиного нектара вызовут обострение воспалительного процесса.
В период обострения поджелудочной железы
При обострении панкреатита медовый продукт исключается из питания. Это связано с его способностью стимулировать выброс гормонов, что повышает нагрузку на железу.
Врачи при этом требуют соблюдения строгой диеты с полным исключением простых углеводов и сахара. Количество потребляемой фруктозы также снижается. Следование этому правилу поможет облегчить симптомы панкреатита, быстрее справиться с заболеванием.
Какой сорт меда лучше использовать
Лучшим вариантом для терапии панкреатита послужит забрус. Это пчелиный продукт, содержащий мед, части сот, воск, прополис. Включение этих ингредиентов повышает эффективность целебного средства за счёт расширения списка полезных веществ.
Забрус положительно воздействует на слизистую желудка: уничтожает микробы, стимулирует перистальтику кишечной трубки, благотворно влияет на работу двенадцатиперстной кишки. Положительно действует забрус на процесс образования кровяных клеток.
Положительно действует забрус на процесс образования кровяных клеток.
Если используется чистый пчелиный нектар, то врачи рекомендуют выбирать тёмные сорта:
- гречишный;
- акациевый;
- каштановый.
Гречишный, акациевый и каштановый мед
Это объясняется повышенной концентрацией полезных компонентов. Главная рекомендация – выбирать натуральный продукт у проверенных пчеловодов.
Рецепты с медом от панкреатита
При лечении панкреатита мед часто используется в комплексе с другими компонентами. Рецепты просты, и легко готовятся в домашних условиях.
С прополисом
Употребление меда с прополисом рекомендуется в стадии ремиссии и при хронической форме течения. Два распространённых способа:
- Измельчить прополисный кусок, смешать стружку с водкой (1:1) в бутыли из затенённого стекла. Поставить её в сухой, тёмное, прохладное место на 10–14 дней. Перед применением процедить. Способ употребления – разведение 1 маленькой ложки настойки с тёплой водой и медом.
 Выпивать напиток утром натощак и перед сном.
Выпивать напиток утром натощак и перед сном. - Взять брусок прополиса, обмакнуть в медовый продукт. Прожёвывать перед завтраком и каждым употреблением пищи. Максимальная суточная доза – 20 грамм прополиса.
Мед с прополисом
Применение прополиса основано на двух способностях: уничтожать патогенные организмы и активизировать пищеварительные процессы. Этот пчеловодческий продукт вобрал максимум полезных веществ.
Со столетником
Рецепт приготовления целебного средства с добавлением столетника или алоэ древовидного:
- Выдавить из листьев сок.
- Взять 1 столовую ложку, смешать с тем же количеством натурального меда или забруса.
- Употреблять 3 раза в день за 30 минут до еды.
Суточная норма приготовленного средства – 1 столовая ложка. Сок столетника снимает воспаление и раздражение слизистых оболочек, устраняет симптоматику панкреатита, уничтожает патогенные бактерии, очищает кровь.
Желчегонный отвар
Поэтапные рецепт изготовления желчегонного отвара при панкреатите:
- Взять 2 ложки травяного сбора (ромашка, горькая полынь, тысячелистник, боярышник, корешки одуванчика).

- Залить кипячёной водой, оставить на медленном огне под крышкой на 15 минут.
- Снять с огня, дать настояться в течение получаса, пропустить через марлевый фильтр.
- Развести в большом стакане по 100 мл отвара и тёплой воды, 50 грамм меда.
Курс приёма – по 100 мл между употреблением еды. Продолжительность – 30 дней, затем перерыв 1 месяц и повтор курса.
Вода с медом
Медовая вода проста в приготовлении:
- Взять стакан, налить 100 мл тёплой воды.
- Добавить 50 грамм нектара, перемешать.
- Перенести смесь в термос, оставить на сутки.
Правило приёма – разбавить 50 мл медового настоя с 250 мл воды или тёплого молока.
Медовая вода
Правила употребления и ограничения меда при панкреатите
Рекомендации по употреблению и ограничению меда для больных воспалением поджелудочной железы:
- Максимальная суточная норма – 2 ложки.
- Постепенно введение сладкого продукта с последующим повышением дозировки.

- Лучшее время для приёма – утро.
- Исключение меда из рациона, если появляется тошнота, аллергия, резкие боли, спазмы в животе.
- Полное исключение всех углеводов при обострении панкреатита.
- Отказ от пчелиного нектара при развитии сахарного диабета.
Эти правила помогут быстрее справиться с заболеванием, избежать обострения воспалительного процесса. Особенно опасно проявление аллергической реакции, которая протекает с осложнениями у пациентов с панкреатитом.
Следование рекомендациям врача приведёт к извлечению максимальной пользы из употребления медового продукта. Главное – включать его в рацион только при ремиссии и хроническом течении.
Панкреатит можно есть мед или нет
Панкреатит подавляет выделение секрета пищевода. При этом человек особенно трепетно должен относиться к своему здоровью. Именно поэтому совершенно неудивительно, что людям, у которых был диагностирован панкреатит, следует придерживаться определенной диеты. Соблюдая диету, перед многими невольно встает вопрос, а можно ли употреблять мед при панкреатите?
Мед при панкреатите не только можно кушать, но и нужно даже. Больные панкреатитом будут очень рады этому известию, т.к. для них список запрещенных продуктов, очень велик. К счастью, мед не относится к этому списку. Как именно можно принимать мед при этом виде болезни?
Больные панкреатитом будут очень рады этому известию, т.к. для них список запрещенных продуктов, очень велик. К счастью, мед не относится к этому списку. Как именно можно принимать мед при этом виде болезни?
1. Лечебные свойства
Лечебные свойства меда весьма разнообразны. Мед помогает нормализовать работу всех внутренних органов человека, являясь при этом отличным профилактическим средством, используемым при большом количестве заболеваний.
Мед оказывает антигистаминное, антибактериальное, иммуностимулирующее, противовирусное, противогрибковое, желчегонное, регенерирующее, антидепрессивное, противосудорожное, общеукрепляющее воздействие на пораженный организм.
2. Показания и противопоказания
Употреблять мед рекомендуется всем больным и здоровым, которые не ограничены в потреблении углеводов.
Этот продукт нельзя принимать при наличии таких противопоказаний, как:
- Психологические расстройства;
- Обострение гастрита и язвы;
- Аллергическая реакция;
- Мочекаменная болезнь.

С повышенной осторожностью этот продукт может употребляться при сахарном диабете, беременности, ожирении и в период лактации. Как правило, при этих состояниях не запрещается употреблять этот продукт, но делать это нужно в ограниченном количестве.
3. Польза
Этот продукт очень полезен для организма человека:
- Мед – это общеукрепляющее средство, которое не только восстанавливает силы, но и придает энергии организму;
- Он также регулирует обменные процессы в организме;
- Улучшает состав крови;
- Способствует повышению иммунитета, отлично справляется с простудными заболеваниями;
- Его рекомендуют употреблять при болезнях сердца;
- Используется для лечения ожогов и кожных заболеваний;
- Мед также эффективно борется с заболеваниями почек/печени;
- Он также помогает справиться с бессонницей;
- Его также используют при болезнях ЖКТ;
- Этот продукт также предотвращает хрупкость костей, делая их более устойчивыми к высоким нагрузкам.

4. Опасность этого продукта при панкреатите
Этот продукт можно использовать для улучшения вкуса блюд и в лечении симптоматики. Отвечая на вопрос, можно ли употреблять мед при панкреатите, необходимо учитывать и возможный вред, если не придерживаться рекомендаций.
При его употреблении в большом количестве у человека может наблюдаться потеря аппетита. Кроме того, также может быть спровоцирована боль в животе, рвота и спазм.
При острой стадии
При остром течении панкреатита возникает отечность железы. В таких условиях любые – эндокринные, экзоринные клетки не могут нормально работать. Для того, чтобы выздоровить поджелудочную необходимо максимально разгрузить, чтобы все силы он израсходовал на восстановление. Именно поэтому в этот промежуток времени мед следует полностью исключить. После нескольких дней его можно вводить, но осторожно.
Таким образом, при остром течении заболевания мед необходимо полностью исключить из своего рациона.
При хронической стадии
Если при остром течении заболевания картина довольно-таки понятна и ясна, то с хронической формой не все так просто. Ведь все проводимое лечение не способствует его устранению, а всего лишь ведет в стадию ремиссии.
Ведь все проводимое лечение не способствует его устранению, а всего лишь ведет в стадию ремиссии.
Если же время ремиссии является стабильным и случаев с обострением не возникнет, то мед можно употреблять также, как и иные продукты пчеловодства, но ни в коем случае не злоупотреблять им.
При злоупотреблении медом у пациента могут возникнуть такие последствия, как:
- Быстрое увеличение массы тела;
- Аллергия;
- Повышение сахара в крови человека;
- Обострение патологии.
При холецистопанкреатите
Мед при холецистите или же панкреатите вне зависимости от стадии приносит только пользу, поддерживая при этом на хорошем уровне тонус выводных протоков. При этом улучшается расщепление жиров.
При этих воспалениях необходимо принимать не только забрусный, но и цветочный мед.
5. Лечение медом
Если вам не очень нравится мед, то можно его использовать только в качестве лекарства. Для этого можно употреблять по одной чайной ложке лекарства в день. Ложку меда необходимо растворить в стакане воды и выпить натощак. Вы также можете пить чай с медом. От этого его лечебные качества не пострадают.
С алоэ
Для приготовления настойки необходимо взять сок алоэ (1 ст.л), мед (такое же количество).
Подготовленные компоненты смешать и тщательно перемешать. После того как консистенция станет однородной, средству необходимо дать постоять, после этого его можно принимать до еды 2-3 раза в день. При панкреатите можно съесть не более одной ст.л. подобного лекарства.
С прополисом
В народной медицине широко используется рецепт меда с прополисом в лечении панкреатита. Особенно он помогает уменьшить боль при этом заболевании. Для приготовления необходимо взять корень солодки (20 гр), плоды фенхеля (20 гр), цветки липы (20 гр), перечную мяту (20 гр). Все тщательно перемешать до получения однородной массы.
Взять несколько столовых ложек этой смеси (3 ложки) и смешать с тремя стаканами кипятка и варить на протяжении 20 минут. После этого средство следует настаивать 3 часа, в него добавить 3 ст.л. меда и прополиса и тщательно перемешать. Этот отвар необходимо принимать по 100 мл за несколько часов до приема пищи.
С водой
Этот продукт можно смешать с водой и принимать ее по утрам. Принято считать, что вода очень полезна. Однако, необходимо помнить, что вода при этом должна быть не теплее 35 градусов, т.к. в противном случае все полезные свойства меда пропадут.
Если же больной чувствует себя отлично, то ему можно съесть несладкую выпечку с медом.
6. Сколько мёда можно употреблять при этом виде заболевания?
Для каждого человека существует своя норма потребления меда. Эта норма зависит от большого количества факторов, к которым можно отнести:
- Режим питания;
- Личные вкусовые пристрастия;
- Образ жизни пациента;
- Наличие аллергии на продукт.
При остром течении
Врачи настоятельно не рекомендуют принимать этот продукт при остром течении заболевания. После устранения имеющихся проблем человек постепенно начинает возвращаться к полноценному рациону, в состав которого входят полезные продукты питания.
Мед можно включать в рацион только после 1-1,5 месяца после полного выздоровления. При остром течении болезни допускается употребление меда не более одной чайной ложки.
При хроническом течении
Мед, впрочем как и другие продукты, необходимо вводить в рацион постепенно – с 1/2 ч.л. При хорошей переносимости разовая дозировка может быть увеличена до 2 ч.л, а суточная составляет 2 ст.л.
Можно также употреблять чай с медом (ни в коем случае он не должен быть горячим), его можно добавлять в иные напитки, например, компоты или же морсы. В дальнейшем им можно поливать пудинги и запеканки, а также добавлять его в простоквашу и кефир. В период ремиссии допускается употребление выпечки с медом.
7. Можно ли медом заменить сахар?
Вместо одной ложки сахара (5 мл) необходимо взять 1/4 ч.л. меда. Другой способ – одна единица меда заменяет одну четвертую единицы сахара (соотношение составляет 4 к 5).
Видео на тему: Как выбрать мед – Совет от “Все буде добре”.
8. Рецепты
Если у вас есть время и возможность, то рекомендуется обратить внимание на некоторые рецепты использования меда.
Мед со столетником
Для приготовления настойки при панкреатите нам необходимо подготовить мед и столетник в равных пропорциях. Их нужно смешать и настаивать в течение трех часов.
Эту настойку необходимо принимать по чайной ложке трижды в сутки.
Желчегонный отвар
Это желчегонное средство состоит из отвара лекарственных трав и меда. Для его приготовления нам понадобится валериана лекарственная (35 гр), хмель обыкновенный (30 гр), клевер луговой (35 гр). Все компоненты необходимо смешать. Столовую ложку сбора нужно залить пол литрами кипятка и настаивать в течение 30 минут. После этого отвар процедить и принимать по пол стакана трижды в сутки с пол чайной ложкой меда.
Рассмотрим еще один рецепт приготовления желчегонного средства. В равных пропорциях взять листья мяты, корни горцы, травы зверобоя, фенхель, корни солодки, цветки ромашки, тмин, корни кровохлебки. Несколько ложек такого сбора заваривать в двух стаканах и кипятить на протяжении нескольких минут. Столовую ложку меда добавить в стакан отвара и пить трижды в сутки перед тем, как сесть кушать.
Лекарства с прополисом
Настойка, которую можно купить в аптеках, представляет собой спиртовую вытяжку прополис. Содержится 10 гр прополиса в 100 гр раствора. Настаивается такой продукт в 80% спирте.
Настойку необходимо принимать в разбавленном виде: прием необходимо начинать с 10 капель настойки в 1/2 стакана теплой воды. Если у вас нормальная переносимость, то количество настойки можно довести до 40 капель на один прием. Молоко для разведения можно использовать только тем, кто хорошо его усваивает.
Полученную настойку необходимо принимать трижды в день за один час до еды. Принимается лекарство ежедневно на протяжении двух недель. Через несколько недель при условии нормального самочувствия курс лечения вы можете повторить.
Мед при панкреатите не только можно, но и нужно употреблять. Возможно именно по причине своей пользы этот продукт является любимым лакомством большого количества людей. Но для большего эффекта лучше принимать различные настойки и отвары с этим лакомством.
Эндоскопист
Проводит эндоскопическую диагностику патологий желудочно-кишечного тракта. Делает заключения на основании результатов осмотра, а также проводит лечебные манипуляции при гастритах, язвах и других нарушениях в ЖКТ.Другие авторы
Комментарии для сайта Cackle
Можно есть мед при панкреатите список
При заболеваниях пищеварительного тракта назначается диета, ориентированная на снижение симптоматики. В этот период запрещается ряд продуктов, в особенности углеводы. Запрещен или разрешен, мед при панкреатите, зависит от тяжести и стадии заболевания.
Мед при панкреатите
Можно ли мед при панкреатите
Поджелудочная железа вырабатывает ферменты, и гормоны для переваривания пищи. Наиболее важно высвобождение инсулина, который помогает перерабатывать углеводы. Регуляция этого гормона отвечает за баланс сахара в крови.
В здоровом состоянии железе трудно справляться с переработкой сложных углеводов, в том числе сахаров. Если у человека наблюдается её воспаление, то этот процесс становится ещё более сложным. Поэтому врачи вводят ограничения в рацион пациента – исключают сладости, кондитерские изделия, шоколад.
Сразу появляется возражение: но мед же тоже относится к сахаристым продуктам! Да, это так, но в основном он состоит из фруктозы, а не из сахара. Она не вызывает затруднений в переваривании, поэтому поджелудочная железа не напрягается.
Описанное свойство пчелиного нектара подразумевает разрешение на его использование при панкреатите и холецистите. Некоторые врачи рекомендуют продукт пчеловодства как вспомогательный метод терапии.
Лечебные свойства и влияние меда при панкреатите
Мед проявляет ряд полезных качеств, издавна использующихся в лечебных целях. При заболеваниях поджелудочной железы наиболее важны следующие свойства:
- Антисептическое – торможение размножения или уничтожение патогенных бактерий на слизистых оболочках.
- Иммуностимулирующее – укрепление защитных сил организма.
- Противовоспалительное – снижение восприимчивости к развитию воспалительных процессов.
- Восстанавливающее – активная регенерация соединительнотканных клеток.
- Антимикробное, противогрибковое – повышение устойчивости к перерождению тканей.
- Улучшающие обмен жиров, что снижает нагрузку на систему пищеварения.
Полезные свойства медового продукта определяет состав, в который входят различные витамины, минералы, кислоты, ферменты. Они крайне необходимы пациенту с воспалением поджелудочной железы.
Для повышения эффекта от употребления пчелиного нектара назначается диета с преобладанием белковых продуктов. При этом происходит снижение углеводов в рационе. Пищу лучше принимать в измельчённом виде, что облегчит процессы переработки.
Как использовать мед при панкреатите
Включение меда в питание или ограничение его применение происходит только после консультации у гастроэнтеролога. В основном рекомендации по приёму следующие:
- благоприятное время для употребления сладкого продукта – утро, когда желудок ещё пустой;
- средняя порция – одна столовая ложка;
- лекарства, назначенные врачом, принимаются спустя 40 минут после употребления меда.
При соблюдении этих правил в стадии ремиссии не возникает побочных эффектов, осложнений. При хроническом течении и обострении рекомендации отличаются.
При хронической форме панкреатита
Мед разрешается при хроническом панкреатите. Введение его в рацион происходит постепенно. Первые приёмы составляют 1 маленькую ложку, затем количество повышается. Максимальная граница – 2 столовые ложки в день.
Распространённые способы применения – добавление к чаю (не в горячую воду) или растворение продукта во рту. Эффективнее будет употребление меда с другими полезными для пищеварения продуктами: настой ромашки, лимонный сок, мята, овсяные отвар.
Мед с чаем
Мед полезен, но при хронических патологиях поджелудочной железы сохраняется ограничение по потреблению углеводистой пищи. Большие количества пчелиного нектара вызовут обострение воспалительного процесса.
В период обострения поджелудочной железы
При обострении панкреатита медовый продукт исключается из питания. Это связано с его способностью стимулировать выброс гормонов, что повышает нагрузку на железу.
Врачи при этом требуют соблюдения строгой диеты с полным исключением простых углеводов и сахара. Количество потребляемой фруктозы также снижается. Следование этому правилу поможет облегчить симптомы панкреатита, быстрее справиться с заболеванием.
Какой сорт меда лучше использовать
Лучшим вариантом для терапии панкреатита послужит забрус. Это пчелиный продукт, содержащий мед, части сот, воск, прополис. Включение этих ингредиентов повышает эффективность целебного средства за счёт расширения списка полезных веществ.
Забрус положительно воздействует на слизистую желудка: уничтожает микробы, стимулирует перистальтику кишечной трубки, благотворно влияет на работу двенадцатиперстной кишки. Положительно действует забрус на процесс образования кровяных клеток.
Если используется чистый пчелиный нектар, то врачи рекомендуют выбирать тёмные сорта:
- гречишный;
- акациевый;
- каштановый.
Гречишный, акациевый и каштановый мед
Это объясняется повышенной концентрацией полезных компонентов. Главная рекомендация – выбирать натуральный продукт у проверенных пчеловодов.
Рецепты с медом от панкреатита
При лечении панкреатита мед часто используется в комплексе с другими компонентами. Рецепты просты, и легко готовятся в домашних условиях.
С прополисом
Употребление меда с прополисом рекомендуется в стадии ремиссии и при хронической форме течения. Два распространённых способа:
- Измельчить прополисный кусок, смешать стружку с водкой (1:1) в бутыли из затенённого стекла. Поставить её в сухой, тёмное, прохладное место на 10–14 дней. Перед применением процедить. Способ употребления – разведение 1 маленькой ложки настойки с тёплой водой и медом. Выпивать напиток утром натощак и перед сном.
- Взять брусок прополиса, обмакнуть в медовый продукт. Прожёвывать перед завтраком и каждым употреблением пищи. Максимальная суточная доза – 20 грамм прополиса.
Мед с прополисом
Применение прополиса основано на двух способностях: уничтожать патогенные организмы и активизировать пищеварительные процессы. Этот пчеловодческий продукт вобрал максимум полезных веществ.
Со столетником
Рецепт приготовления целебного средства с добавлением столетника или алоэ древовидного:
- Выдавить из листьев сок.
- Взять 1 столовую ложку, смешать с тем же количеством натурального меда или забруса.
- Употреблять 3 раза в день за 30 минут до еды.
Суточная норма приготовленного средства – 1 столовая ложка. Сок столетника снимает воспаление и раздражение слизистых оболочек, устраняет симптоматику панкреатита, уничтожает патогенные бактерии, очищает кровь.
Желчегонный отвар
Поэтапные рецепт изготовления желчегонного отвара при панкреатите:
- Взять 2 ложки травяного сбора (ромашка, горькая полынь, тысячелистник, боярышник, корешки одуванчика).
- Залить кипячёной водой, оставить на медленном огне под крышкой на 15 минут.
- Снять с огня, дать настояться в течение получаса, пропустить через марлевый фильтр.
- Развести в большом стакане по 100 мл отвара и тёплой воды, 50 грамм меда.
Курс приёма – по 100 мл между употреблением еды. Продолжительность – 30 дней, затем перерыв 1 месяц и повтор курса.
Вода с медом
Медовая вода проста в приготовлении:
- Взять стакан, налить 100 мл тёплой воды.
- Добавить 50 грамм нектара, перемешать.
- Перенести смесь в термос, оставить на сутки.
Правило приёма – разбавить 50 мл медового настоя с 250 мл воды или тёплого молока.
Медовая вода
Правила употребления и ограничения меда при панкреатите
Рекомендации по употреблению и ограничению меда для больных воспалением поджелудочной железы:
- Максимальная суточная норма – 2 ложки.
- Постепенно введение сладкого продукта с последующим повышением дозировки.
- Лучшее время для приёма – утро.
- Исключение меда из рациона, если появляется тошнота, аллергия, резкие боли, спазмы в животе.
- Полное исключение всех углеводов при обострении панкреатита.
- Отказ от пчелиного нектара при развитии сахарного диабета.
Эти правила помогут быстрее справиться с заболеванием, избежать обострения воспалительного процесса. Особенно опасно проявление аллергической реакции, которая протекает с осложнениями у пациентов с панкреатитом.
Следование рекомендациям врача приведёт к извлечению максимальной пользы из употребления медового продукта. Главное – включать его в рацион только при ремиссии и хроническом течении.
Можно или нет мёд при панкреатите, полезные рецепты при различных формах
Мёд при панкреатите не считается запрещенным продуктом, его часто используют для лечения заболевания, что помогает убрать неприятную симптоматику болезни, снизить вероятность рецидива. Как правильно использовать мед, чем он поможет при воспалении и какому сорту стоит отдать предпочтение?
Можно ли мед при панкреатите
Воспалительный процесс в поджелудочной железе часто сопровождается ее чрезмерной секрецией. В таком случае ферменты вырабатываются в избыточном количестве и орган переваривает сам себя.
Пациентам с таким диагнозом прописывают жидкую диету, чтобы нормализовать функцию поджелудочной и избежать других, более серьезных проблем.
Мед, как известно с древних времен, обладает противовоспалительным действием, его часто используют для лечения заболеваний органов пищеварительного тракта и не только.
Условно продукт пчеловодства разрешен к употреблению при воспалении поджелудочной железы, но есть определенные характеристики, которым он должен соответствовать:
- Выбираем свежий, не подвергавшийся ранее термической обработке.
- Следим, чтобы в его составе не было других веществ, способных нанести организму вред.
- В приоритете натуральность продукта, которую сложно проверить и подтвердить, не сняв пробы.
Мед – это источник полезных, питательных веществ, которые очень нужны организму при скудном, недостаточном питании.
Не стоит употреблять в пищу продукт, если врач рекомендует соблюдение голодной диеты. В такой ситуации лучше отказаться от пищи до купирования воспалительного процесса.
Правила употребления и ограничения меда при панкреатите
Есть несколько рекомендаций, которые помогут справиться с обострением заболевания или «вогнать» в ремиссию хронического типа течения панкреатит.
Таблица 1. Как можно и нельзя употреблять мед
Что можно делать: | В ограниченном количестве употреблять мед, предварительно проконсультировавшись с врачом. Сочетать подобную терапию с использованием традиционных лекарственных средств. Ограничить потребление вредной пищи. |
Чего делать нельзя: | Употреблять продукт пчеловодства в избыточном к количестве. Подвергать его воздействию высоких температур: нагревать или замораживать. Сочетать с алкоголем. |
Не стоит сочетать мед с продуктами и напитками, которые могут нарушить процесс его усвоения. Речь идет о горчим кофе, чае, спиртосодержащих напитках. Не стоит сочетать с фруктами и соками, богатыми аскорбиновой кислотой.
Лечебные свойства и влияние меда при панкреатите
У продукта пчеловодства есть ряд свойств лечебного характера, при воспалении поджелудочной железы он поможет:
- справиться с воспалением, улучшить работу больного органа, нормализовать процесс выработки ферментов;
- очистить печень, желудок и кишечник от скопившихся токсинов, оптимизировать выведение желчи;
- насытить организм полезными веществами, компенсировать недостаток витаминов микро и макроэлементов.
В состав входят антибиотики природного происхождения, они не хуже аптечных справляются с панкреатитом, при регулярном и правильном применении.
Мед считается уникальным природным лекарством, поскольку обволакивает слизистые оболочки органов пищеварительного тракта. Способствует восстановлению естественной микрофлоры, препятствует росту и размножению болезнетворных микроорганизмов.
Он применяется при лечении различных заболеваний, не только органов системы пищеварения, но и ротовой полости, ЛОР органов, системы дыхания.
Как использовать мед при панкреатите
Лучше обсудить этот вопрос с доктором. Если нет такой возможности, то есть несколько советов, которые помогут купировать воспаление в тканях поджелудочной железы. Многое зависит от формы течения патологического процесса, обсудим различные варианты употребления меда, как средства при лечении панкреатита.
При хронической форме панкреатита
Хронический тип течения заболевания опасен рецидивами. Если приступ случился меньше месяца назад, то следует отказаться от меда. Если указанное время уже прошло, то можно употреблять его по следующей схеме:
- Ежедневно перед завтраком, запивая небольшим количеством жидкости.
- Не больше 1 столовой ложки в день, каждый день, для очищения организма.
Важно сбалансировать рацион, потреблять не менее 90 грамм белка, готовить продукты соответствующим образом: варить их или запекать.
В период обострения воспаления поджелудочной железы
Если заболевание находится в этой стадии, то мед лучше употреблять небольшими порциями или отказаться от него вовсе.
Проблема заключается в том, что продукт пчеловодства содержит много фруктозы, которая стимулирует выработку инсулина. Если есть его большими порциями, то есть риск столкнуться с осложнениями панкреатита.
Когда воспаление носит острую форму течения, то больному показана госпитализация, врач может прописать ему голодную диету или составить индивидуальный рацион, в котором не будет места для продуктов пчеловодства.
При холецистопанкреатите
Если у человека было диагностировано это заболевание, то ему следует употреблять мед не реже 2 раз в стуки, каковы рекомендации по лечению:
- продукт, в небольшом количестве, вводят в рацион;
- едят его на голодный желудок, запивая небольшим количеством жидкости.
При этом необходимо принимать медикаментозные препараты и следить за рационом, запрещается употреблять:
- Жареную, жирную пищу.
- Продукты, раздражающие органы ЖКТ.
- Еду быстрого приготовления.
Блюда лучше запекать, варить, не переедать при этом, употреблять пищу небольшими порциями каждые 3 часа. Еще следует отказаться от всех вредных привычек, это поможет купировать приступ болезни и снизить риск ее рецидива.
Какой сорт меда лучше использовать
Существует несколько видов продуктов пчеловодства: цветочный, липовый, гречишный. Но не серьезной разницы в том, какому меду человек отдает предпочтение. Он, независимо от вида, обладает противовоспалительным и антибактериальным действием.
Цветочный чаще приводит к развитию аллергических реакций. Поэтому, если необходимость в применении меда возникла впервые, не стоит употреблять его в большом количестве. Лучшее нанести на кожные покровы в небольшом количестве (достаточно капли), немного подождать, потом смыть водой.
Если на коже появится красное пятно, начнется зуд, то от подобного лечения придется отказаться вовсе.
Рекомендуем видео:
Рецепты с медом от панкреатита
Существует несколько рецептов, которые помогут купировать воспалительный процесс, избежать рецидива болезни.
С прополисом
Поможет улучшить состояние здоровья, при правильном применении и приготовлении лекарственного средства.
Таблица 2. Рецепт лекарства №1
Что потребуется: | 20 грамм корня солодки. Столько же плодов фенхеля. 20 грамм липового цвета и столько же перечной мяты. Смешивать ингредиенты будем с прополисом. |
Схема создания: | Все травы, цветы, измельчаем при помощи кофемолки или блендера. Добавляем прополис, тщательно перемешиваем. Даем лекарству постоять 2 часа, можно приступать к его использованию. |
Со столетником
Готовить этот настой с медом придется ежедневно, он поможет справиться с заболеванием поджелудочной железы.
Таблица 3. Рецепт лекарства №2
Что потребуется: | Сушеный, измельчённый столетник. Свежий мед. |
Как приготовить лекарство: | Ингредиенты смешиваем в равных пропорциях. 2 чайные ложки столетника заливаем кипятком. Когда остынет, добавляем аналогичное количество продукта пчеловодства. Настаиваем все на протяжении 2 часов, потом процеживаем и принимаем в равных пропорциях на протяжении всего дня. |
Желчегонный отвар
Такой напиток поможет оптимизировать работу не только поджелудочной железы, но и печени. Вывод желчи снижает степень интоксикации, способствует очищению организма. С таким лекарственным средством стоит быть аккуратнее, его не рекомендуется использовать в период обострения болезни.
Другие противопоказания:
- наличие в желчном пузыре конкрементов различного размера;
- вирусные, бактериальные инфекции, поразившие печень;
- алкоголизм, на разных стадиях развития
Таблица 4. Как приготовить желчегонный отвар
Перечень ингредиентов:
| Все травы берем в равных пропорциях и готовим из них смесь. Потребуется зверобой, клевер, валерьяна, хмель, плоды шиповника. Можно все измельчить, используя блендер. |
Способ применения: | Столовую ложку получившейся смеси заливаем половиной литра кипятка и настаиваем все в течении часа. Потом процеживаем целебный отвар, используя марлю или сито. Охлаждаем до приятной температуры и принимаем по 3 раза в день, заедая чайной ложкой меда. |
Обилие трав в составе лекарства может стать причиной реакции гиперчувствительности. Также не рекомендуется давать отвар детям младше 6 лет.
Рекомендуем видео:
Вода с медом
Простой рецепт, который поможет приготовить средство, стимулирующее процессы обмена в организме, ускоряет очищение, оказывает противовоспалительное и антибактериальное действие на организм человека.
Таблица 5. Рецепт приготовления воды с медом от панкреатита
Что потребуется: | Стакан теплой воды. Чайная ложка меда. |
Как сделать:
| Вносим продукт в теплую воду и тщательно размешиваем. Выпиваем небольшими глотками. |
Температура воды не должна превышать 35 градусов, в противном случае это скажется на целебных свойствах приготовленного лекарства, причем негативным образом.
Воду можно заменить отваром различных лекарственных трав, травяным чаем, что поможет повысить результативность нетрадиционной терапии.
Лучше отдать предпочтение чистой, родниковой воде, она принесет организму наибольшую пользу.
С алоэ
Сок этого растения отличается массой полезных свойств, его используют для лечения насморка, заболеваний простудного, вирусного и иного генеза.
Алоэ смягчает, успокаивает и оказывает противовоспалительное действие на организм. В сочетании с медом, экстракт растения поможет вылечить панкреатит, оптимизировать работу поджелудочной железы.
Сок можно «добыть» из листьев растения, но при длительном хранении он утратит свои полезные свойства.
Таблица 6. Рецепт лекарства с алоэ
Сок алоэ в свежем виде: | Одна чайная ложка. |
Свежий мед: | Аналогичное количество. |
Смешиваем сок и продукт пчеловодства, используем миксер или блендер с этой целью. Отправляем экстракт в холодильник, даем ему немного постоять, чтобы консистенция стала однородной. Перед использованием перемешиваем все еще раз.
Правила применения:
- Сок алоэ вместе с медом принимают небольшими порциями, ежедневно.
- Средняя продолжительность курса не превышает 15 дней, при необходимости можно продлить.
- Лекарство пьют 3 раза в стуки, можно запить небольшим количеством воды или теплого, но не горячего чая из трав.
Для лечения различных заболеваний можно использовать сок растения, которому уже исполнилось 3 года.
С молоком или кисломолочными продуктами
Сочетание молока и меда не подойдет тем, кто не так давно перенес приступ заболевания. В таком случае следует:
- приобрести в магазине нежирный йогурт, который легко усваивается организмом и не взывает сбоев в работе пищеварительной системы;
- внести в продукт несколько чайных ложек меда, все хорошо перемешать, затем употребить в пищу.
Молоко тяжело усваивается организмом, приводит к различным проблемам и может стимулировать выработку ферментов поджелудочной железы. Если заменить этот продукт на натуральный, нежирный йогурт, без добавок и ароматизаторов, то можно смело употреблять его в пищу, не боясь боли и рецидива воспалительного процесса.
Зато сочетание молока и меда поможет излечить ангину, восстановить подвижность связок и справиться с простудой.
Использование меда в современной медицине – стандартная практика. Он обладает антисептическими, противовоспалительными, смягчающими свойствами, помогает в борьбе с бактериями и стимулирует процессы регенерации клеток.
Он поможет справиться с воспалением поджелудочной железы, но при условии, что человек будет соблюдать диету, принимать нужные препараты, назначенные лечащим врачом.
Но не стоит считать этот продукт панацей от всех болезней. Если больной панкреатитом не соблюдает основные правила и рекомендации докторов, уповая на целебную силу меда, то его ждет разочарование.
Рекомендуем видео:
Воспалительный процесс сопровождается болью, ухудшением самочувствия, рвотой и тошнотой. Убрать эти проявления панкреатита мед не сможет, но при комплексном лечении, он поможет быстрее избавиться от неприятных симптомов заболевания.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
Медицинская марихуана от панкреатита | Доктора марихуаны
Обновлено 13 апреля 2020 г. Медицинское содержание рассмотрено доктором Джозефом Росадо, доктором медицины, MBA, главным врачом
Те, кто борется с болью и воспалением, сопровождающим панкреатит, приветствуют любое облегчение. Хотя некоторые лекарства могут помочь облегчить боль и уменьшить воспаление, они также могут иметь серьезные побочные эффекты.К счастью, каннабис может быть альтернативным методом лечения этих и других симптомов панкреатита, но не несет таких же рисков.
Как марихуана может быть эффективным средством лечения панкреатита
Во-первых, существует потенциальный фактор риска острого и хронического панкреатита для людей моложе 35 лет, употребляющих каннабис. Поэтому, если у вас острый идиопатический панкреатит, вам следует рассмотреть возможность проведения токсикологических обследований.
Две области, в которых медицинская марихуана может быть полезной при панкреатите, включают
- Воспаление: Каннабиноиды могут быть полезны при лечении воспалений.При таких состояниях, как панкреатит, которые включают воспаление из-за гиперактивного иммунного ответа, медицинская марихуана может помочь. Журнал Pancreas опубликовал исследование 2013 года, показывающее, что каннабиноид CBD оказывает противовоспалительное действие на больные поджелудочные железы мышей.
- Боль: Исследование 2007 года показало, что каннабиноиды не только уменьшают воспаление, но и уменьшают боль. Курение каннабиса при панкреатите может облегчить боль. Фактически, пара рандомизированных контролируемых испытаний показала, что пациенты с невропатической болью или невропатией по разным причинам испытывали меньшую боль при вдыхании марихуаны по сравнению с теми, кто принимал только плацебо.
В настоящее время врачи назначают опиоиды от боли, но, как вы, возможно, хорошо знаете, в стране наблюдается серьезная эпидемия злоупотребления опиоидами. Таким образом, замена опиоидов каннабисом может быть полезной для облегчения боли, связанной с острым или хроническим панкреатитом.
Найдите врача Найдите аптеку
Какие побочные эффекты или симптомы панкреатита можно лечить с помощью медицинской марихуаны?
Помимо боли и воспаления, медицинская марихуана может помочь при следующих симптомах панкреатита:
В небольших исследованиях те, кто принимал ТГК, показали улучшение самочувствия, улучшение настроения, улучшение сна и снижение беспокойства.
Другое исследование, в котором здоровые участники употребляли лекарственные травы, показало, что препараты каннабиноидов обладают иммунодепрессивным действием. Результаты исследования были связаны как с долгосрочными, так и с краткосрочными эффектами у людей, страдающих хронической болью в животе, связанной с панкреатитом (или другими причинами), и получавших медицинские препараты каннабиса.
Лучшие штаммы марихуаны для лечения симптомов панкреатита и побочных эффектов лечения
Ниже приведены различные штаммы медицинского каннабиса, которые могут быть полезны при панкреатите, и их различные эффекты.
Боль
Все растения каннабиса происходят от двух семейств — сативы и индика. Оба они помогают уменьшить боль. Тем не менее, штаммы индика помогают при более сильных болях и болях из-за своего действия на все тело. Они успокаивают и расслабляют, тогда как штаммы сативы дают более энергичный и стимулирующий эффект. Поскольку индики влияют на все ваше тело, они являются лучшим вариантом для лечения хронической боли. Некоторые рекомендуемые штаммы от боли включают:
- Печенье для девочек-скаутов
- Голубая мечта
- Афганский Куш
- Дедушка Фиолетовый
- ACDC
Воспаление
Как уже упоминалось, лечение марихуаной связано с уменьшением боли и воспаления — как правило, благодаря каннабиноидам CBD и THC.Некоторые хорошие штаммы при воспалении включают:
- Арлекин
- Печенье для девочек-скаутов
- Каннатонический
- ACDC
- Паутина Шарлотты
Тошнота и рвота
Медицинский каннабис может помочь при тошноте, независимо от того, вызвана ли она панкреатитом или различными методами лечения. Вот некоторые штаммы, с которыми можно поэкспериментировать при тошноте и рвоте:
- Кислый дизель
- Дурбан Яд
- Лимонная дымка
- Повязка на голову
- ОГ Куш
Вот несколько хороших универсальных препаратов для лечения других симптомов, таких как головная боль, бессонница, депрессия, беспокойство и др .:
- Нова OG
- Зеленая дымка
- Розовый Куш
- Guava Dawg
Поговорите с опытным специалистом по выращиванию марихуаны или врачом по каннабису, чтобы получить рекомендации по другим сортам.
Лучшие методы лечения побочных эффектов и симптомов панкреатита марихуаной
С развитием индустрии медицинского каннабиса врачи и пациенты ищут более эффективные способы употребления травы при лечении. И, к счастью, бонги и суставы больше не единственные их варианты.
Хотя некоторые пользователи по-прежнему предпочитают эти методы, они начинают проигрывать в пользу более высокотехнологичных и безопасных вариантов потребления. Не говоря уже о том, что многие люди с подозрением относятся к курению каннабиса из-за потенциального риска раздражения легких, респираторных заболеваний и, возможно, рака (хотя исследования этих рисков очень ограничены).
Ниже приведены некоторые рекомендуемые более здоровые методы лечения каннабисом, помимо курения, которые могут принести вам пользу, но без риска вдыхания травы.
- Чай
- Съедобные
- Настойки
- Темы
- Соковыжималка
Вейпинг каннабис также является альтернативой курению марихуаны.
Медицинская марихуана «Старт» при панкреатите
Панкреатит, острый или хронический, может быть болезненным состоянием, которое сопровождается другими нежелательными симптомами, такими как тошнота, рвота и беспокойство.Если вы ищете медицинскую карту марихуаны для лечения панкреатита и живете в штате, где медицинская марихуана разрешена, назначьте встречу с квалифицированным врачом по каннабису на сайте MarijuanaDoctors.com и просмотрите наш обширный список диспансеров, чтобы найти ближайший к вам.
Найдите врача Найдите аптеку
Что такое панкреатит?
Панкреатит возникает, когда воспаляется поджелудочная железа, брюшная железа, расположенная в верхней части живота за желудком. Его основная функция — превращать пищу в топливо для организма за счет двух основных функций:
- Экзокринная функция: Экзокринная функция помогает пищеварению.
- Эндокринная система: Эндокринная функция создает и высвобождает инсулин и гормоны глюкагона в кровоток для регулирования уровня сахара в крови.
Воспаление поджелудочной железы часто возникает в результате накопления ферментов поджелудочной железы, которые начинают атаковать и переваривать сам орган.
Типы панкреатита
Существует два основных типа панкреатита. От тяжести и продолжительности заболевания зависит, какой у вас панкреатит.
- Острый панкреатит: Острый панкреатит возникает внезапно, часто без предупреждения, и после лечения проходит в течение нескольких дней. Острый панкреатит хорошо поддается лечению и длится недолго.
- Хронический панкреатит: Хронический панкреатит — это хроническое заболевание, при котором состояние поджелудочной железы со временем ухудшается, а не заживает или улучшается. Требует обширного лечения. Это может привести к необратимому повреждению поджелудочной железы.
Симптомы панкреатита
Следующие симптомы распространены среди людей, страдающих как острым, так и хроническим панкреатитом.
- Боль в верхней части живота
- Вздутие живота
- Тошнота
- Обезвоживание
- Кровотечение
- Инфекции
- Рвота
Почти каждый, кто болен панкреатитом, испытывает перечисленные выше симптомы. Если вы страдаете хроническим панкреатитом, у вас могут быть дополнительные симптомы, например:
- Потеря веса
- Постоянная боль в животе, которая может отдавать в спину
- Табурет масляный
- Лихорадка
- Диабет
- Озноб
Панкреатит — тяжелое заболевание.Оба типа панкреатита могут вызвать длительное повреждение поджелудочной железы, если лечение откладывается или затягивается без надобности. Однако, если вы испытываете следующие три симптома, вам следует немедленно обратиться за медицинской помощью.
- Учащенное сердцебиение
- Одышка
- Пожелтение кожи или белков глаз, указывающее на желтуху
При отсутствии лечения хронический панкреатит может привести к летальному исходу.
Причины панкреатита
Ваш врач может назначить набор анализов крови, в частности, определение уровня ферментов поджелудочной железы, а также следующие типы тестов для диагностики панкреатита:
- УЗИ
- МРТ
- КТ
- Анализы кала
Эти тесты в большинстве своем неинвазивны и могут помочь вашему врачу определить характер вашего состояния и понять потенциальные причины вашего панкреатита.
Причины острого панкреатита
По данным Национальной медицинской библиотеки США (NLM), одной из наиболее частых причин острого панкреатита являются камни в желчном пузыре. Кроме того, Johns Hopkins Medicine сообщает, что более 80 процентов острого панкреатита связано с употреблением алкоголя или желчными камнями.
Другие причины острого панкреатита включают:
- Применение эстрогенов у женщин с повышенным уровнем липидов в крови
- Беременность (редко)
- Повышенное содержание кальция в крови
- Курение сигарет
- Некоторые вирусы, например паротит
- Высокий уровень триглицеридов в крови (известный как гипертриглицеридемия)
- Трансплантация почки
- Повреждение поджелудочной железы в результате эндоскопии, хирургического вмешательства или проникающих ранений
- Закупорка протока поджелудочной железы
- Рак поджелудочной железы
- Наследственный панкреатит
- Муковисцидоз
Причины хронического панкреатита
Около 70 процентов случаев хронического панкреатита связаны с длительным употреблением алкоголя.
Другие причины хронического панкреатита:
- Травма поджелудочной железы
- Болезнь желчного пузыря
- Повышенная секреция паращитовидных желез (известная как гиперпаратиреоз)
- Аутоиммунное заболевание
- Камни поджелудочной железы
- Закупорка протока поджелудочной железы
- Суженный проток поджелудочной железы
- Высокий уровень кальция в крови (известный как гиперкальциемия)
- Высокий уровень триглицеридов в крови
- Генетика
- Муковисцидоз
Риски развития панкреатита
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) предполагает, что люди со следующими заболеваниями и проблемами могут иметь большую вероятность развития панкреатита:
- Диабет
- Высокие триглицериды
- Генетические заболевания поджелудочной железы
- Ожирение
- Камни в желчном пузыре
- Муковисцидоз
- Некоторые аутоиммунные заболевания
У женщин билиарный панкреатит чаще, чем у мужчин, но у мужчин острый панкреатит, вызванный алкоголем, чаще, чем у женщин.
Кроме того, люди, которые много курят или пьют, также подвержены риску развития панкреатита.
Физические последствия панкреатита
Панкреатит может вызвать у вас несколько симптомов, в том числе:
- Болезненность или болезненность в эпигастрии (брюшной полости)
- Тошнота
- Рвота
- Боль иррадиирующая в спину
- Диарея
Поскольку поджелудочная железа помогает организму расщеплять и переваривать пищу и сахар в организме, если она не функционирует должным образом, у вас может развиться диабет в результате панкреатита.
В случаях хронического панкреатита потеря веса является частым побочным эффектом из-за неспособности организма усваивать пищу и питательные вещества. Без надлежащего лечения ваше состояние ухудшится и в конечном итоге может привести к смерти.
Психические последствия панкреатита
Любая хроническая болезнь утомляет тело и разум. Панкреатит ничем не отличается. Кратковременные последствия такого состояния не столь сильны с психологической точки зрения, как долгосрочные последствия хронического панкреатита.
Длительная боль, связанная с хроническим панкреатитом, может вызвать депрессию. Проблемы с пищеварением могут вызывать беспокойство в присутствии других людей или боязнь выйти на улицу и принять участие в обычной деятельности. Эти вещи могут привести к чувству одиночества и изоляции, которые усугубляют депрессию.
Статистика по панкреатиту
Несколько организаций предоставляют статистику по панкреатиту.
Современные методы лечения панкреатита и их побочных эффектов
Если у вас острый или хронический панкреатит, вам необходимо профессиональное лечение.Поскольку это инфекция, лечение антибиотиками является краеугольным камнем. Обезвоживание часто протекает рука об руку с заболеванием, требующим замены жидкости или электролита.
Общие методы лечения панкреатита включают множество вариантов и в значительной степени зависят от типа панкреатита, который вы переживаете.
Лечение острого панкреатита
Лечение острого панкреатита включает:
- Внутривенные жидкости, которые могут привести к повышению артериального давления, задержке жидкости, повреждению почек, дисбалансу электролитов и даже сердечной недостаточности.
- Антибиотики, которые могут вызывать обезвоживание, тошноту и рвоту. Чрезмерное употребление антибиотиков может вызвать у вас устойчивость к антибиотикам.
- Устные препараты для снятия боли, которые могут привести к зависимости от опиоидов.
В некоторых случаях врачи могут рекомендовать удаление желчного пузыря, чтобы предотвратить образование новых желчных камней. Если симптомы острого панкреатита серьезны или область слишком болезненна, врачи могут подождать, пока болезненность и отек не исчезнут, прежде чем удалять желчный пузырь.Операция на желчном пузыре может быть связана с риском заражения.
Легкий острый панкреатит часто требует кратковременного пребывания в больнице, в то время как умеренные случаи требуют более длительных периодов госпитализации.
Лечение хронического панкреатита
Хронический панкреатит часто имеет более серьезные симптомы. По этой причине могут потребоваться более обширные процедуры, включая одно или несколько из следующих:
- Внутривенные жидкости, которые могут вызвать высокое кровяное давление, задержку жидкости, повреждение почек, нарушение электролитного баланса и даже сердечную недостаточность.
- Обезболивающие, которые могут вызывать запор, сонливость и тошноту, а также могут вызывать привыкание.
- Изменение диеты на диету с низким содержанием жиров и легко усваиваемыми белками, что может привести к потере веса.
- Пищевые ферменты, которые могут вызывать расстройство желудка, газы, головные боли, запоры, боли в горле, кашель, боли в ушах, изжогу и носовые кровотечения. Если у вас есть симптомы аллергической реакции, немедленно обратитесь к врачу.
- Воздержание от табака и алкоголя.В некоторых случаях отказ от употребления алкоголя в холодном виде индейки может привести к симптомам отмены, которые могут быть серьезными или даже фатальными, если вы не находитесь под медицинским наблюдением.
- Инсулин, если вы заболели диабетом в результате повреждения поджелудочной железы. Наиболее частым побочным эффектом инсулина является низкий уровень сахара в крови, на который указывает крайняя раздражительность, тремор, слабость, головные боли, голод, трудности с концентрацией внимания, потоотделение и, в тяжелых случаях, может быть смертельным.
В некоторых случаях врачи могут использовать эндоскопическую ретроградную холангиопанкреатографию (ERCP), чтобы увидеть, что происходит в желчных и панкреатических протоках.Его можно использовать для удаления камней из желчных протоков, которые могут вызывать закупорку. Процедура сочетает в себе рентген и эндоскопию желудочно-кишечного тракта для лечения поджелудочной железы и желчных протоков.
Хронический панкреатит часто требует интенсивной терапии. Чем больше вы знаете о своем заболевании, о том, как его лечат врачи, и о шагах, которые вы можете предпринять, чтобы избежать панкреатита, тем выше ваши шансы получить своевременную медицинскую помощь и добиться быстрого выздоровления.
Дополнительные методы лечения панкреатита
Национальный фонд поджелудочной железы рекомендует использовать несколько дополнительных методов лечения в сочетании с назначенными врачами лечениями панкреатита, например:
- Йога
- Медитация
- Лечебный массаж
- Смехотерапия
- Иглоукалывание
- Физические упражнения
Для большинства людей эти методы лечения не имеют побочных эффектов.
Последние разработки в лечении панкреатита
Несмотря на то, что в лечении панкреатита было много разработок, одно передовое лечение дает положительные результаты при использовании энтерального питания у пациентов с острым панкреатитом, даже на ранних стадиях заболевания.
Энтеральное питание иногда называют питанием через зонд, поскольку жидкие питательные вещества доставляются в желудочно-кишечный тракт через зонд. Эта трубка может быть назогастральной — вводиться через нос и вводиться в желудок — или непосредственно в желудок через кожу.
Ресурсов:
- https://medlineplus.gov/pancreatitis.html
- https://www.hopkinsmedicine.org/gastroenterology_hepatology/diseases_conditions/faqs/chronic_pancreatitis.html
- https://www.niddk.nih.gov/health-information/digestive-diseases/pancreatitis/definition-facts
- https://www.sativaisticated.com/medical-cannabis/research/cannabis-research-for-pancreatitis/
Хронический панкреатит: лечение, симптомы и причины
Хронический панкреатит — это длительно прогрессирующее воспалительное заболевание поджелудочной железы, которое приводит к необратимому нарушению структуры и функции поджелудочной железы.
Поджелудочная железа — это орган, расположенный в брюшной полости, позади желудка и под грудной клеткой. Он специализируется на производстве важных ферментов и гормонов, которые помогают расщеплять и переваривать пищу. Он также заставляет инсулин снижать уровень сахара в крови.
Самой частой причиной является длительное злоупотребление алкоголем — считается, что на него приходится от 70 до 80 процентов всех случаев.
Хронический панкреатит ежегодно вызывает более 122 000 посещений врача и 56 000 госпитализаций в США.
Заболевание значительно больше мужчин, чем женщин.
Поделиться на Pinterest Поджелудочная железа вырабатывает важные ферменты и гормоны, которые помогают расщеплять пищу.При хроническом панкреатите обычно рекомендуются следующие методы лечения.
Изменение образа жизни
Людям с хроническим панкреатитом необходимо будет изменить образ жизни. К ним относятся:
- Прекращение употребления алкоголя: Отказ от алкоголя поможет предотвратить дальнейшее повреждение поджелудочной железы.Это также значительно облегчит боль. Некоторым людям может потребоваться профессиональная помощь, чтобы бросить алкоголь.
- Прекращение употребления табака: Курение не является причиной панкреатита, но может ускорить прогрессирование заболевания.
Обезболивание
Лечение должно быть направлено не только на облегчение болевых симптомов, но и на депрессию, которая является частым последствием длительной боли.
Врачи обычно используют пошаговый подход, при котором прописываются легкие обезболивающие, которые постепенно усиливаются, пока боль не станет управляемой.
Инсулин
Поджелудочная железа может перестать вырабатывать инсулин, если повреждение обширное. У человека, вероятно, развился диабет 1 типа.
Регулярное лечение инсулином станет частью лечения на всю оставшуюся жизнь человека. Диабет 1 типа, вызванный хроническим панкреатитом, включает инъекции, а не таблетки, потому что пищеварительная система, скорее всего, не сможет их расщепить.
Хирургия
Сильная хроническая боль иногда не поддается лечению обезболивающими.Протоки в поджелудочной железе могут быть заблокированы, вызывая накопление пищеварительного сока, которое оказывает на них давление, вызывая сильную боль. Другой причиной хронической и сильной боли может быть воспаление головки поджелудочной железы.
Для лечения более тяжелых случаев могут быть рекомендованы несколько форм хирургического вмешательства.
Эндоскопическая хирургия
Узкая полая гибкая трубка, называемая эндоскопом, вводится в пищеварительную систему под контролем ультразвука. Через эндоскоп продевают устройство с крошечным спущенным баллоном на конце.Когда он достигает воздуховода, баллон надувается, таким образом расширяя воздуховод. Устанавливается стент, чтобы предотвратить сужение протока.
Резекция поджелудочной железы
Головка поджелудочной железы удалена хирургическим путем. Это не только снимает боль, вызванную воспалением, раздражающим нервные окончания, но также снижает давление на протоки. Для резекции поджелудочной железы используются три основных метода:
- Процедура Бегера: Это включает резекцию воспаленной головки поджелудочной железы с осторожным сохранением двенадцатиперстной кишки, остальная часть поджелудочной железы повторно соединяется с кишечником.
- Процедура Фрея: Используется, когда врач считает, что боль вызвана как воспалением головки поджелудочной железы, так и закупоркой протоков. Процедура Фрея добавляет к резекции головки поджелудочной железы продольную декомпрессию протока — головка поджелудочной железы удаляется хирургическим путем, а протоки декомпрессируются, соединяя их непосредственно с кишечником.
- Панкреатодуоденэктомия с сохранением привратника (PPPD): Желчный пузырь, протоки и головка поджелудочной железы удаляются хирургическим путем.Это делается только в очень тяжелых случаях сильной хронической боли, когда головка поджелудочной железы воспалена, а протоки также заблокированы. Это наиболее эффективная процедура для уменьшения боли и сохранения функции поджелудочной железы. Однако у него самый высокий риск инфицирования и внутреннего кровотечения.
Тотальная резекция поджелудочной железы
Это включает хирургическое удаление всей поджелудочной железы. Это очень эффективно при болях. Однако человеку, перенесшему тотальную резекцию поджелудочной железы, будет необходимо лечение некоторых жизненно важных функций поджелудочной железы, таких как высвобождение инсулина.
Трансплантация аутологичных островковых клеток поджелудочной железы (APICT)
Во время процедуры тотальной панкреатэктомии создается суспензия изолированных островковых клеток из хирургически удаленной поджелудочной железы и вводится в воротную вену печени. Островковые клетки функционируют как свободный трансплантат в печени и вырабатывают инсулин.
Принятие диетических мер для уменьшения последствий панкреатита жизненно важно.
Поджелудочная железа участвует в пищеварении, но панкреатит может нарушить эту функцию.Это означает, что люди с этим заболеванием будут испытывать трудности с перевариванием многих продуктов.
Людям с панкреатитом рекомендуется вместо трех обильных приемов пищи в день шесть небольших приемов пищи. Также лучше придерживаться обезжиренной диеты.
Управление диетой при панкреатите направлено на достижение четырех результатов:
- снижение риска недоедания и нехватки определенных питательных веществ
- предотвращение высокого или низкого уровня сахара в крови
- управление или профилактика диабета, заболеваний почек и других осложнений
- снижение вероятность обострения панкреатита
План диеты будет составлен врачом, или пациент может быть направлен к квалифицированному диетологу.План основан на текущих уровнях питательных веществ в крови, показанных при диагностическом тестировании.
Планы питания обычно включают продукты с высоким содержанием белка и высокой питательной ценностью. Скорее всего, они будут включать цельнозерновые, овощи, фрукты, нежирные молочные продукты и нежирные источники белка, такие как курица и рыба без костей.
Следует избегать жирной, масляной или жирной пищи, так как они могут вызвать выработку поджелудочной железой большего количества ферментов, чем обычно. Алкоголь, который является основной причиной хронического панкреатита, также лучше избегать при соблюдении диеты, благоприятной для панкреатита.
В зависимости от степени повреждения пациентам, возможно, также придется принимать искусственные версии некоторых ферментов для улучшения пищеварения. Это облегчит вздутие живота, сделает их кал менее жирным и неприятным запахом, а также избавит от спазмов в животе.
Поделиться на Pinterest Человек с хроническим панкреатитом может испытывать боль в животе, которая распространяется вдоль спины.Общие признаки и симптомы хронического панкреатита включают:
- Сильная боль в верхней части живота, которая иногда может распространяться вдоль спины и становится более интенсивной после еды
- тошнота и рвота, которые чаще возникают во время эпизодов боли
Как болезнь по мере прогрессирования приступы боли становятся более частыми и сильными.Некоторые пациенты со временем страдают от постоянной боли в животе.
По мере прогрессирования хронического панкреатита и ухудшения способности поджелудочной железы вырабатывать пищеварительные соки могут появляться следующие симптомы:
- вонючий и жирный стул
- вздутие живота
- спазмы в животе
- метеоризм
В конечном итоге поджелудочная железа может не может вообще вырабатывать инсулин, что приводит к диабету 1 типа, который может вызывать следующие симптомы:
- жажда
- частое мочеиспускание
- сильный голод
- потеря веса
- усталость
- помутнение зрения
хронический панкреатит обычно является осложнением повторяющихся эпизодов острого панкреатита.Это может привести к необратимому повреждению поджелудочной железы.
Острый панкреатит возникает, когда трипсин активируется в поджелудочной железе. Трипсин — это фермент, который вырабатывается в поджелудочной железе и попадает в кишечник, где он расщепляет белки как часть пищеварительной системы.
Трипсин неактивен, пока не попадает в кишечник. Если трипсин активируется внутри поджелудочной железы, он начинает переваривать саму поджелудочную железу, что приводит к раздражению и воспалению поджелудочной железы.Это переходит в острый панкреатит.
Злоупотребление алкоголем
Алкоголь может вызвать процесс, который запускает активацию трипсина внутри поджелудочной железы, как и камни в желчном пузыре.
У людей, злоупотребляющих алкоголем, у которых развивается острый панкреатит, как правило, повторяются эпизоды, и в конечном итоге развивается хронический панкреатит.
Повторяющиеся приступы острого панкреатита в конечном итоге сказываются на поджелудочной железе, вызывая необратимые повреждения, которые затем переходят в хронический панкреатит.
Это также известно как хронический алкогольный панкреатит.
Идиопатический хронический панкреатит
Идиопатическое заболевание не имеет известной причины или причины. Идиопатический хронический панкреатит составляет большинство остальных случаев.
Большинство случаев идиопатического хронического панкреатита развивается у людей в возрасте от 10 до 20 лет и старше 50 лет.
Никто не знает, почему другие возрастные группы страдают редко. Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50 процентов пациентов с идиопатическим хроническим панкреатитом.Эти генетические мутации могут нарушить функции поджелудочной железы.
Другие гораздо более редкие причины включают:
- аутоиммунный хронический панкреатит, при котором собственная иммунная система человека атакует поджелудочную железу
- наследственный панкреатит, при котором пациенты имеют генетическое заболевание и рождаются с дефектной поджелудочной железой
- муковисцидоз, другой генетический Состояние, повреждающее органы, включая поджелудочную железу
Не существует надежных тестов для диагностики хронического панкреатита.Врач заподозрит заболевание на основании симптомов пациента, повторных обострений острого панкреатита в анамнезе или злоупотребления алкоголем.
Анализы крови могут быть полезны для проверки уровня глюкозы в крови, который может быть повышен.
Анализы крови на повышенный уровень амилазы и липазы на данном этапе ненадежны. Уровни амилазы и липазы в крови повышаются в течение первых двух дней панкреатита, а затем возвращаются к норме через пять-семь дней. Больной хроническим панкреатитом болел бы гораздо дольше.
Врачам необходимо внимательно осмотреть поджелудочную железу, чтобы правильно диагностировать заболевание. Скорее всего, это будет включать:
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают изображение на мониторе поджелудочной железы и ее окружения.
- A Компьютерная томография: Рентгеновские лучи используются для получения множества снимков одной и той же области под разными углами, которые затем объединяются для создания трехмерного изображения. Сканирование покажет изменения хронического панкреатита.
- Магнитно-резонансная холангиопанкреатография (MRCP): Это сканирование показывает желчные и панкреатические протоки более четко, чем компьютерная томография.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): Эндоскоп вводится в пищеварительную систему. Врач использует ультразвук, чтобы провести эндоскоп.
Пациенты с хроническим панкреатитом имеют повышенный риск развития рака поджелудочной железы. Если симптомы ухудшаются, особенно сужение протока поджелудочной железы, врачи могут заподозрить рак.В таком случае они закажут компьютерную томографию, МРТ или эндоскопическое исследование.
Поделиться на Pinterest Постоянная или повторяющаяся боль может вызывать беспокойство, раздражительность, стресс и депрессию.Есть несколько причин, по которым хронический панкреатит может развиться и стать более опасным для здоровья человека.
Стресс, тревога и депрессия
Заболевание может повлиять на психологическое и эмоциональное состояние пациента. Постоянная или повторяющаяся боль, которая часто бывает сильной, может вызывать дистресс, беспокойство, раздражительность, стресс и депрессию.
Пациентам важно сообщить своим врачам, если они затронуты эмоционально или психологически. Если в вашем районе есть группа поддержки, возможность поговорить с людьми, имеющими такое же заболевание, может помочь вам почувствовать себя менее изолированным и более способным справиться с ситуацией.
Псевдокиста
Это скопление ткани, жидкости, мусора, ферментов поджелудочной железы и крови в брюшной полости, вызванное утечкой пищеварительной жидкости, выходящей из поврежденного протока поджелудочной железы.
Псевдокисты обычно не вызывают никаких проблем со здоровьем.Однако иногда они могут инфицироваться, вызвать закупорку части кишечника или разрыв и вызвать внутреннее кровотечение. Если это произойдет, кисту придется удалить хирургическим путем.
Рак поджелудочной железы
Несмотря на то, что рак поджелудочной железы чаще встречается среди пациентов с хроническим панкреатитом, риск составляет только 1 из 500.
Пациенты с острым панкреатитом значительно снижают риск развития хронического панкреатита, если они отказываются от употребления алкоголя.Это особенно актуально для пациентов, которые много и регулярно пьют.
Жидкая диета поджелудочной железы — pancreatitisfacts.com
Если вы страдали от приступа острого панкреатита, большинство врачей обычно начинают лечение с отказа от всех пищевых продуктов. Это дает вашей поджелудочной железе возможность «остыть» и остановить воспаление.
Этот период обычно длится до тех пор, пока у вас повышенное количество липазы. Как только поджелудочная железа остынет, ваш врач снова вернет вас на жидкую диету поджелудочной железы, чтобы вы снова начали медленно есть.
Жидкая диета поджелудочной железы
После того, как поджелудочная железа остынет и боль утихнет, следующим шагом, вероятно, будет использование жидкой поджелудочной железы для медленного возвращения к пище.
Диета, которую вам пропишут, обычно называется диетой с использованием прозрачных жидкостей и диетой с полным потреблением жидкости. Идея, которую используют врачи, заключается в том, что пищу нужно вводить медленно, чтобы поджелудочная железа снова медленно начала полноценно функционировать.
Прозрачная жидкая диета для поджелудочной железы
Обычно сначала вводятся прозрачные жидкости, а затем, если панкреатит хорошо переносит это, будет назначена либо полная жидкая диета, либо твердая диета.
Прозрачные жидкости относятся к прозрачным жидкостям. Эти жидкости легче всасываются в кишечнике и вызывают меньшую нагрузку на поджелудочную железу.
Несмотря на то, что они содержат некоторое количество питательных веществ, они не способны удовлетворять потребности организма в энергии более чем на пару дней. Этот тип диеты будет включать такие вещи, как:
- Бульонный суп без овощей и лапши.
- Кофе.
- Соки фруктовые без мякоти.
- Желатин
- фруктовое мороженое
- Безалкогольные напитки
- Спортивные напитки
- Чай
- Вода
Поразительно, насколько хорош даже желатин после нескольких дней или более выздоровления от приступа панкреатита.
Это похоже на то, как будто ваши вкусовые рецепторы сброшены, и вы заново пробуете еду, которую вы едите.
Полная жидкая диета поджелудочной железы
В некоторых случаях после того, как вы соблюдаете диету с прозрачной жидкостью поджелудочной железы, вместо того, чтобы позволить человеку перейти на твердую диету, врачи захотят, чтобы вы попробовали полностью жидкую диету.
Эти жидкие диеты поджелудочной железы включают все, что есть в диете с прозрачной жидкостью, но также включают:
- Пшеничное масло
- Соки фруктовые с мякотью
- Мед
- Желе
- Молоко, молочные коктейли и мороженое
- Пищевые добавки, такие как Ensure или Boost
- Пюре из мяса или овощей
- Супы с небольшим содержанием сухих веществ
- Соки овощные
- Йогурт и пудинг
Последние мысли
Конечно, во многих случаях люди с панкреатитом также болеют диабетом, поэтому ваш доктор может изменить эти жидкие диеты.
Время между этими изменениями также отличается от Доктора к Доктору и обычно частично зависит от серьезности атаки.
Если даже эти типы жидкой диеты поджелудочной железы вызывают раздражение поджелудочной железы, вам нужно будет начать с самого начала и дать поджелудочной железе немного больше времени для заживления.
Если вы начали отказываться от твердой пищи, вам, вероятно, следует на время избегать жирной или жирной пищи, чтобы поджелудочная железа продолжала восстанавливаться.
В моем случае на выздоровление уходит почти вдвое больше времени, чем в любое время, когда я был в больнице.
Пребывание в больнице всегда оставляет меня немного слабым, и я должен быть очень осторожен с тем, что я ем, чтобы избежать новых обострений.
Диагностика панкреатита | NIDDK
Как врачи диагностируют панкреатит?
Для диагностики панкреатита и поиска его причин врачи используют
- Ваша история болезни
- медосмотр
- лабораторные и визуализирующие тесты
Медицинский работник спросит
Во время медицинского осмотра медицинский работник
- осмотрите свое тело
- проверьте живот на предмет боли, отека или нежности
Какие тесты используют медицинские работники для диагностики панкреатита?
Медицинские работники могут использовать лабораторные тесты или методы визуализации для диагностики панкреатита и поиска его причин. Диагностика хронического панкреатита на ранних стадиях может быть сложной задачей. Ваш врач также проверит вас на наличие других состояний с похожими симптомами, таких как язвенная болезнь или рак поджелудочной железы.
Лабораторные испытания
Лабораторные тесты, помогающие диагностировать панкреатит, включают следующее:
Анализы крови. Медицинский работник может взять у вас образец крови и отправить его в лабораторию для проверки на
Испытания стула. Ваш врач может проверить образец стула, чтобы выяснить, есть ли у человека мальабсорбция жира.
Визуальные тесты
Медицинские работники также используют визуализационные тесты для диагностики панкреатита. Техник выполняет большинство тестов в амбулаторном центре, больнице или кабинете врача. Для большинства этих анализов вам не нужна анестезия — лекарство, которое успокаивает вас.
УЗИ. В Ultrasound используется устройство, называемое датчиком, которое безопасно и безболезненно отражает звуковые волны от ваших органов, чтобы создать картину их структуры. Ультразвук может обнаружить камни в желчном пузыре.
Компьютерная томография (КТ). КТ позволяет получить изображения поджелудочной железы, желчного пузыря и желчных протоков. КТ может показать панкреатит или рак поджелудочной железы.
Магнитно-резонансная холангиопанкреатография (MRCP). MRCP использует аппарат магнитно-резонансной томографии (МРТ), который создает изображения ваших органов и мягких тканей без рентгеновских лучей.Ваш врач или специалист могут использовать MRCP для проверки поджелудочной железы, желчного пузыря и желчных протоков на предмет выявления причин панкреатита.
Медицинские работники используют MRCP, чтобы исследовать поджелудочную железу, желчный пузырь и желчные протоки для выявления причин панкреатита.Эндоскопическое УЗИ (ЭУЗИ). Врач вводит эндоскоп — тонкую гибкую трубку — в горло, через желудок и в тонкий кишечник. Врач включает ультразвуковую насадку, чтобы сделать снимки поджелудочной железы и желчных протоков.Ваш врач может направить вас к гастроэнтерологу для проведения этого теста.
Функциональный тест поджелудочной железы (PFT). Ваш врач может использовать этот тест для измерения реакции поджелудочной железы на секретин, гормон, вырабатываемый тонкой кишкой. Этот тест проводится только в некоторых центрах США.
Как лечить острый панкреатит в Аюрведе?
Грахани или место Агни (огня) — это название поджелудочной железы в Аюрведе. Жжение поджелудочной железы называется панкреатитом.Первоначально дисбаланс между Питтой и Ватой является основной причиной этого процесса ухудшения, который начинается в пищеварительных жидкостях, которые помещаются в поджелудочную железу. В хронической стадии также проявляются некоторые нарушения. Поджелудочная железа секретирует ферменты, которые всегда готовы бороться с токсинами, присутствующими в организме, вызывая различные инфекции. Он также управляет пищеварительной системой, производит гормоны инсулина и учит организм, как им усваивать сахар. Поджелудочная железа может быть крошечной; он важен для пищеварения и выработки гормонов желез всего тела.
Легкие нарушения могут произойти в любое время, но останутся незамеченными, поскольку о них позаботится сам организм. Если это серьезно, это может создать чрезвычайную ситуацию. Вам нужно срочно отправиться в ближайшую больницу, попасть туда и попросить о лечении у врачей. Они говорят вам, нужно делать операцию или нет. В сложной ситуации придется потратить много денег и времени. Ситуация становится для вас сложной. Слабая поджелудочная железа может вызвать диабет и расстройства пищеварения. Не паникуйте, мы верим в то, что «когда дела идут тяжело, самое трудное начинается».
Домашние средства от острого панкреатита
У нас есть домашние средства для вас, которые помогут сохранить ваше здоровье естественным образом, раз и навсегда.
1. Куркума
Куркума лечит десятки болезней. Куркума обладает противовоспалительными, антимикробными, противораковыми и антиоксидантными свойствами, и они могут быть полезны при панкреатите. Такие молекулы, как цитокины, вызывают воспаление в организме, и они устраняются куркумином, ингредиентом куркумы.Это помогает в ограничении цитокинов, TNF-α и т. Д. Это сокращает их роль в различных молекулярных механизмах. Куркумин также помогает PPAR-y, который обладает противовоспалительными свойствами в клетках. Этот процесс в значительной степени уменьшает воспаление, заставляя куркуму омолаживать здоровье поджелудочной железы, и она начинает нормально функционировать.
2. Индийский крыжовник (Emblica Officinalis на латыни)
Помимо антиоксидантных свойств, он является богатым источником витамина С. Крыжовник помогает отогнать свободные радикалы, которые вызывают расширение воспаления и повреждают поджелудочную железу, придавая ей вид наперекосяк.На день достаточно от 3 до 6 граммов крыжовника, чтобы поджелудочная железа была в надлежащей форме. Это была примитивная медицина индейцев с бессмертных времен. Исследования показывают, что его можно использовать для спасения несбалансированной поджелудочной железы, останавливая панкреатит, который поразит вас.
3. Корень одуванчика
Эта трава является прекрасным средством при заживлении травм поджелудочной железы, особенно при уничтожении ее раковых клеток. Он также помогает улучшить переваривание жиров, стимулирует выработку желчи. Он просто убивает раковые клетки, не беспокоя другие клетки.Чай из одуванчиков потрясающе выводит токсины из кишечника и помогает восстановить здоровье уже поврежденных тканей поджелудочной железы.
4. Шпинат
Шпинат укрепляет здоровье и помогает избавиться от многих болезней. В нем огромное количество железа и витамина B. Это важно для поджелудочной железы для сохранения здоровья. Итак, чтобы жить здоровой жизнью, ешьте ее громоздко. Его можно есть в различных блюдах, которые вы употребляете вместе с повседневными приемами пищи. Вы также можете попробовать добавить шпинат в салаты или жареный с чесноком, он окажется более полезным.
5. Йогурт
Йогурт с очень низким содержанием жиров и хорошим источником пробиотиков. В нем также есть полезные бактерии, которые помогают поддерживать нормальное функционирование иммунной и пищеварительной системы. Будет намного лучше, если вы выберете йогурт, в котором нет сахара. Вы можете съесть его вместе с ежедневными приемами пищи или съесть просто как закуску, чтобы насладиться его различными преимуществами.
6. Сладкий картофель
Согласно Аюрведе, пища, напоминающая форму поджелудочной железы, приносит максимальную пользу, а сладкий картофель — единственная.Он регулирует уровень сахара в организме. В нем много пищи с ГИ, а это значит, что он помогает высвобождать сахар в организме должным образом. Это означает, что сахар высвобождается медленно и помогает поджелудочной железе не беспокоиться. Сладкий картофель снижает стресс поджелудочной железы и может напевать Бобби Макферинна «не волнуйся, будь счастлив». Сладкий картофель, наряду с другими овощами, такими как кукуруза, морковь, также полезен.
7. Луковые овощи
Все виды луковых овощей, такие как чеснок, лук и пажитник, содержат много аргинина, селена, флавоноидов, олигосахаридов и серы. Когда все это сочетается, они сохраняют здоровье поджелудочной железы.Чтобы получить максимальную пользу, чеснок следует есть в сыром или измельченном виде. Просто очистите 2 зубчика чеснока и запейте их стаканом лимонной воды. Если вкус не нравится, добавьте в него немного меда. Овощные супы также являются отличным источником для поддержания здоровой формы поджелудочной железы.
8. Харитаки
Харитаки — это трава, происходящая из семейства растений Terminalia Chebula , она не пользуется большой популярностью. Исследования доказали, что это может быть полезно при одновременном лечении панкреатита и раковых опухолей.Он предотвращает рост раковых клеток и вызывает апоптоз (естественную смерть раковых клеток). У него нет побочных эффектов, а при употреблении он снижает уровень сахара на 43,2%, что является ценным активом для контроля диабета. Вы можете употреблять аарогьявардхини вати и навкаршик чурна — аюрведические продукты для лечения острого панкреатита.
9. Оливковые листья
Эти листья содержат питательные вещества, выводящие токсины из крови. Свободные радикалы распространяются и вызывают повреждение поджелудочной железы, что вызывает болезни, а снижает кровяное давление .В оливковых листьях есть ингредиент, называемый олеуропеином и олеиновой кислотой, который обладает сильным противовоспалительным действием, уничтожая все свободные радикалы. При регулярном употреблении он уменьшает боль и отек поджелудочной железы, заставляя ее восстановиться после страданий.
10. Саттвик-диета
Попробуйте саттвик-диету, которая состоит из свежих органических овощей, фруктов, цельного зерна, орехов, масел на основе трав, меда, патоки, чечевицы, бобов, молочных продуктов, таких как молоко и топленое масло. Все это нужно готовить в веселом настроении, иначе они не смогут показать вам свою пользу.Все должно быть приготовлено в спокойной обстановке и в хорошем настроении на кухне. Аюрведа говорит, что саттва — это подлинное качество духовной добродетели и безмятежности, очевидно, создающее радость, осознанность, интеллект, добродетель и очень острый и ясный ум.
Еще индийская Аюрведа предлагает 2 продукта, от которых никогда не следует отказываться: сок крыжовника и пахту. Принимайте все энергетические жидкости и избегайте всего, что содержит алкоголь. Если вы не получаете желаемых преимуществ, обратитесь к специалисту, который поможет вам лучше.
Лечение острого, хронического и тяжелого панкреатита
При панкреатите воспаляется поджелудочная железа — железа, расположенная позади желудка и около первой части тонкой кишки. Существуют различные степени тяжести состояния, но боль в животе, тошнота и рвота являются одними из наиболее распространенных симптомов как острого, так и хронического панкреатита.
Больные средним и тяжелым острым панкреатитом проходят лечение в стационаре. Посещение должно длиться всего несколько дней.Врачи назначат вам анализ крови и визуализацию, чтобы поставить вам диагноз, а затем приступят к лечению.
Из-за потери жидкости из-за рвоты и уменьшения приема пищи начальное лечение панкреатита — это гидратация с использованием внутривенной (IV) терапии одним из нескольких различных видов растворов.
Чаще всего пациенты получают так называемую «агрессивную гидратацию», которая может включать от 250 до 500 миллилитров жидкости, вводимой каждый час. (1)
Исследования показывают, что введение жидкости через внутривенное введение в первые несколько часов после начала заболевания может помочь предотвратить превращение острого панкреатита в тяжелый панкреатит.(2)
По данным Американского колледжа гастроэнтерологии, агрессивная внутривенная терапия, по-видимому, наиболее эффективна в течение первых 12–24 часов лечения, но после этого может мало помочь. (3)
Через несколько дней вам может быть разрешено начать есть твердую мягкую пищу. Но если еда вызывает слишком сильную боль, вам могут вводить питательные вещества через зонд для кормления, который вводится через нос и достигает желудка.
Не существует лекарств, останавливающих цепную химическую реакцию в поджелудочной железе, вызывающую боль.Но иногда назначают лекарства, чтобы облегчить эту боль. Врачи могут использовать опиоиды, такие как морфин и фентанил.
После того, как боль утихнет и ваши жидкости и другие жизненно важные функции стабилизируются, вас отпустят домой.
Как лечить хронический панкреатит?
Хронический панкреатит неизлечимо, но связанные с ним боль и симптомы можно контролировать или даже предотвращать. Поскольку хронический панкреатит чаще всего возникает из-за употребления алкоголя, воздержание от алкоголя часто является одним из способов облегчить боль.
Для обезболивания прописываются следующие препараты:
Хронический панкреатит обычно приводит к мальабсорбции, неспособности организма перерабатывать важные питательные вещества. Поэтому ваш врач может прописать витамины и лекарства, которые могут помочь пищеварению.
Хирургическое вмешательство может помочь облегчить хроническую боль при этом состоянии, но не всегда.
Врачи не уверены, почему боль при хроническом панкреатите такая сильная. Более поздние теории утверждают, что воспаленные нервы поджелудочной железы стимулируют систему передачи сигналов о боли в позвоночнике, что увеличивает чувствительность и частоту боли.(4)
Давно считалось, что воспаление головки поджелудочной железы или закупорка протока поджелудочной железы вызывают боль. В случаях, когда врачи считают, что это проблема, будет проведена операция по удалению головки поджелудочной железы. Если есть подозрение, что проблема заключается в закупорке протока поджелудочной железы, будет выполнено эндоскопическое лечение для удаления закупорки.
Также проводится операция тем, у кого боль не поддается лечению. Во время этой процедуры, известной как трансплантация аутологичных островковых клеток, вся поджелудочная железа удаляется, а инсулин-продуцирующие клетки поджелудочной железы повторно вводятся в печень с помощью катетера.
После успешной трансплантации пациенты могут вырабатывать инсулин без поджелудочной железы.
СВЯЗАННЫЕ С: Что такое инсулин? Все, что нужно знать, если у вас диабет
Как лечить тяжелый панкреатит?
Около 20 процентов случаев панкреатита являются тяжелыми, что означает, что они приводят к полиорганной недостаточности, которая не проходит естественным образом в течение 48 часов. (3)
Людей с тяжелым панкреатитом, возможно, потребуется перевести в отделение интенсивной терапии для продолжительного лечения, которое может длиться более недели.
Из-за рвоты, потоотделения и пониженного потребления пищи и жидкости тяжелый панкреатит часто вызывает гиповолемию — уменьшение объема крови, циркулирующей в организме.
Одним из наиболее частых осложнений тяжелого панкреатита является инфекция некротической ткани поджелудочной железы или ткани, которая погибла из-за отсутствия кровоснабжения. Эти инфекции лечат антибиотиками. Мертвые или поврежденные ткани, возможно, потребуется удалить хирургическим путем.
Хотя некоторые исследования предполагают, что могут быть преимущества, эксперты сходятся во мнении, что пробиотики, по-видимому, не снижают риск инфекционных осложнений при тяжелом панкреатите.(5)
Людям с тяжелым панкреатитом может потребоваться несколько недель назогастрального кормления, при котором через зонд для кормления пища доставляется в желудок через нос.
Антибиотики также могут потребоваться, если развилась внепанкреатическая инфекция (за пределами поджелудочной железы).
Согласно отчету, опубликованному в 2014 году в журнале Pancreatology , до одной трети людей с панкреатитом заболевают внепанкреатической инфекцией. (6) Внезапные инфекции поджелудочной железы могут варьироваться от инфекций мочевыводящих путей до пневмонии.
Желчные камни — причина номер один панкреатита. В большинстве этих случаев камни в желчном пузыре имеют небольшой размер и не остаются в желчном протоке или протоке поджелудочной железы надолго.
Но иногда непроходимость не проходит без лечения, и врачам необходимо удалить ее с помощью процедуры, называемой эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ).
Если в желчном пузыре обнаружены камни в желчном пузыре, может потребоваться хирургическое удаление желчного пузыря, чтобы предотвратить рецидив панкреатита после лечения.
Как лечить панкреатит в домашних условиях?
В дополнение к стационарному лечению, для ускорения выздоровления и, возможно, предотвращения панкреатита рекомендуются следующие изменения образа жизни:
- Пейте много воды
- Прекратите или уменьшите потребление алкоголя
- Бросьте курить, потому что эта привычка увеличивает риск панкреатита
- Воздержитесь от употребления продуктов с высоким содержанием жиров
Не существует какой-либо специальной диеты для поджелудочной железы, которая могла бы лечить хронический панкреатит.
Но есть некоторые общие правила питания при заболевании.


 Выпивать напиток утром натощак и перед сном.
Выпивать напиток утром натощак и перед сном.